プレスリリース
―対象患者の選択や治療戦略等の課題解決が求められる―
横浜市立大学附属病院次世代臨床研究センター 仁田 学助教(同循環器内科医師)、同循環器内科 日比 潔教授、同大学院データサイエンス研究科 清水 沙友里講師、金子 惇准教授、東京医科歯科大学大学院 医療政策情報学分野 伏見 清秀教授、埼玉医科大学国際医療センター心臓内科 中埜 信太郎教授らの研究グループは、診断群分類(Diagnosis Procedure Combination: DPC)データベース*1を利用した解析により、2018年4月から2022年3月までの4年間に国内の急性期病院に入院し、体外式膜型人工肺(veno-arterial Extracorporeal Membrane Oxygenation: ECMO)*2による循環補助を必要とした心原性ショック*3患者を対象として、新規の経皮的左室補助装置であるIMPELLA*4を併用した群(ECPella群: ECMO-IMPELLA)は既存の大動脈内バルーンポンプ(Intra-Aortic Balloon Pump: IABP)*5を併用した群(ECMO-IABP群)と比較し、院内死亡の発生に改善がなかったことを明らかにしました(図1)。今後はIMPELLAの高い循環補助効果を最大・最適化するための工夫や対象患者の選択といった課題が1つずつ解決されていく事が望まれます。
本研究成果は、Circulation Journalにオンライン掲載されました。(日本時間2024年1月12日)
[画像1]https://user.pr-automation.jp/simg/1706/81886/500_208_2024011709312365a71fdb32183.jpg
図1 傾向スコアマッチング後のECPella群とECMO-IABP群の比較
A:院内死亡、B:60日死亡
研究成果のポイント
・2018年4月から4年間の全国データを分析し、ECMOを要した心原性ショック患者における新規の
IMPELLAあるいは既存のIABP併用における院内死亡の発生割合を比較した。
・2つの群で院内死亡の発生に差を認めなかった。
・IMPELLA併用群はIABP併用群と比較し在院日数が中央値で9.5日長く、出来高換算での医療費は
約1.7倍(中央値で386万円)高額であった。
研究背景
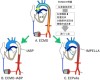
心臓機能の低下により末梢組織への循環を維持出来なくなった状態は心原性ショックと呼ばれ、急速な多臓器不全のため30–50%が死に至ると報告されています2。昇圧剤や強心剤に抵抗性を示す場合、ECMOと呼ばれる体外式膜型人工肺により救命し、心機能の回復が図られます3。多くの場合、大腿静脈から右房へ挿入されたカテーテル先端から脱血し、体外の人工肺で酸素化された血液を大腿動脈へ送血することで全身の循環と酸素化が維持されます(図2A)。この時、大腿部の動脈から心臓に向かう逆向きの血流は、心臓(特に左心室)にとっての抵抗(後負荷と呼ばれます)の増大となります。これにより障害を受け低下した心機能がさらに低下するという問題を生じます。この問題を回避するため、左心室にかかる負荷を低下させる必要があります4。そこで従来はIABPが併用されてきました。胸部下行大動脈内で30-40mlのバルーンを心臓に同期させて収縮・拡張させる事で左心室補助を行います(図2B)。一方で、日本では2017年9月よりIMPELLAと呼ばれる新たな左室補助装置が使用可能となりました。軸流ポンプを有する小径のカテーテルを左心室内へ留置することで、左心室内の血液を連続的に吸入し大動脈へ駆出させることで左心室負荷を軽減します(図2C)。
[画像2]https://user.pr-automation.jp/simg/1706/81886/350_281_2024011709335965a72077640a7.jpg
図2 ECMOの問題点とIABP、IMPELLAとの組み合わせ
IMEPLLAはIABPと比較し強力な左心室補助効果があり、ECMOを要する心原性ショック患者の予後を改善させることが期待され、近年、使用件数が増加しています。しかし、これまでにECMOへの組み合わせとしてIMEPLLA、IABPのどちらが優れているかについて質の高い研究が行われておらず、その解明が望まれてきました。そこで、我々は国内急性期病院の大部分を網羅するデータベースを用いた分析を行いました。
研究内容
DPCデータベースを利用して2018年4月から2022年3月までの4年間に国内急性期病院に入院しECPella(139例)あるいはECMO-IABP(801例)を受けた心原性ショック患者を網羅的に同定し、データを解析しました。経年的にECPellaの使用が増加しているのに対して、ECMO-IABPの使用は減少していました(図3)。2つの群の患者背景の違い(交絡因子と呼ばれます)を調整するため傾向スコア(IMPELLAかIABPを受ける確率)によるマッチング解析を実施したところ、126ペアが分析対象となりました。どちらの患者群も約50%の院内死亡が発生しており、60日死亡についても統計学的な差を認めませんでした(図1)。
[画像3]https://user.pr-automation.jp/simg/1706/81886/350_281_2024011709360565a720f5638f5.jpg
図3 ECPellaあるいはECMO-IABPを要した心原性ショック患者の経年推移
一方で、ECPellaを使用した患者はECMO-IABPを使用した患者と比較し、在院日数が中央値で9.5日長く、出来高換算での医療費は約1.7倍(中央値で386万円)高額であることが明らかとなりました(図4)。
[画像4]https://user.pr-automation.jp/simg/1706/81886/400_180_2024011709384365a72193dc448.jpg
図4 在院日数と出来高換算医療費の比較
今後の展開
本研究では、その高い補助能力により生命予後の改善効果が期待されていたIMPELLAが、ECMOによる循環補助を必要とする心原性ショック患者の診療現場において、既存のIABPと比較して、短期的予後である院内死亡を改善していないことが医療現場の臨床情報(リアルワールドデータ)により示唆されました。使用したデータベースの性質上、本来分析に必要とされる重要な変数のいくつかを検討できていないため、ECMOに対する組み合わせとしてIMPELLAとIABPの優劣を決定するためには追加の研究が必要です。その中でIMPELLAの有する高い循環補助効果を最大・最適化するための工夫や対象患者の選択、治療戦略といった課題の解決が望まれます。またより長期にわたる予後についても追加での検討が必要となります。
なお、本研究は医療現場に対して課題意識を持つ循環器内科医師が、横浜市立大学大学院データサイエンス研究科ヘルスデータサイエンス専攻課程でデータサイエンス的手法を学んだ後、横浜市立大学附属病院次世代臨床研究センター(Y-NEXT)での勤務を通じて臨床研究に対する造詣を深めたことで、医療系ビッグデータへアプローチし解析を行ったことによる研究成果です。
論文情報
タイトル: In-hospital Mortality in Patients with Cardiogenic Shock Requiring Venoarterial Extracorporeal Membrane Oxygenation with Concomitant Use of Impella versus Intra-aortic Balloon Pump: A Retrospective Cohort Study Using a Japanese Claims-based Database
著者: 仁田 学、中埜 信太郎、金子 惇、伏見 清秀、日比 潔、清水 沙友里
掲載雑誌: Circulation Journal
DOI:https://doi.org/10.1253/circj.CJ-23-0758
[画像5]https://user.pr-automation.jp/simg/1706/81886/350_78_20240111200410659fcb2a4db0b.jpg
用語説明
*1診断群分類DPC(Diagnosis Procedure Combination)データベース:全国の急性期医療機関から収集された入院患者情報のデータベースで、年間700万を超える症例が登録され、診療報酬明細データとともに、診断や治療方法、入院期間、退院状況など、様々な情報が含まれる。
*2 体外式膜型人工肺(Veno-arterial extracorporeal membrane oxygenation: ECMO):機械的補助循環の一つ。本文章内では大腿部の動静脈からカテーテル挿入を行う末梢型ECMOの意で使用している。大腿静脈から右房へ挿入されたカテーテル先端から脱血し、体外の人工肺で酸素化された血液を大腿動脈へ送血することで全身の循環と酸素化が維持される。
*3 心原性ショック:心臓機能の低下により末梢組織への循環を維持出来なくなった状態。急速な多臓器不全のため、一度発症すると30–50%が死に至る。
*4 IMPELLA:機械的補助循環の一つ。軸流ポンプを有する小径のカテーテルを左心室内へ留置することで、左心室内の血液を連続的に吸入し大動脈へ駆出させることで左心室の負荷を軽減し、体循環への流量を補助することが出来る。2008年に米国食品医薬品局(FDA)で承認され、我が国では2017年9月に保険償還された。現在IMPELLA2.5(最大補助流量2.5L/分)、IMPELLACP(最大補助流量3.75L/分)、IMPELLA5.0(最大補助流量5.0L/分)、IMPELLA5.5(最大補助流量5.5L/分)の4つが使用可能。単独で使用される場合以外に、上記ECMOと組み合わされて使用されることもある(ECPellaと呼ばれる)。
*5 大動脈内バルーンポンプ(intra-aortic balloon pump: IABP):1962年に初めて紹介された。胸部下行大動脈内で30-40mlのバルーンを心臓に同期させて収縮・拡張させる事で、拡張期圧の上昇と左心室の後負荷軽減を可能にする。拡張期圧上昇に伴い冠血流の増加も期待される。単独で使用される場合以外に、上記ECMOと組み合わされて使用されることもある。
参考文献
1. Amin AP, Spertus JA, Curtis JP, Desai N, Masoudi FA, Bach RG, et al. The Evolving Landscape of Impella Use in the United States Among Patients Undergoing Percutaneous Coronary Intervention With Mechanical Circulatory Support. Circulation 2020; 141: 273-284, doi:10.1161/CIRCULATIONAHA.119.044007.
2. Matoba T, Sakamoto K, Nakai M, Ichimura K, Mohri M, Tsujita Y, et al. Institutional Characteristics and Prognosis of Acute Myocardial Infarction With Cardiogenic Shock in Japan - Analysis From the JROAD/JROAD-DPC Database. Circ J 2021; 85: 1797-1805, doi:10.1253/circj.CJ-20-0655.
3. Combes A, Price S, Slutsky AS, Brodie D. Temporary circulatory support for cardiogenic shock. Lancet 2020; 396: 199-212, doi:10.1016/S0140-6736(20)31047-3.
4. Lorusso R, Shekar K, MacLaren G, Schmidt M, Pellegrino V, Meyns B, et al. ELSO Interim Guidelines for Venoarterial Extracorporeal Membrane Oxygenation in Adult Cardiac Patients. ASAIO J 2021; 67: 827-844, doi:10.1097/MAT.0000000000001510.